第二节 刚地弓形虫
刚地弓形虫(Toxoplasma gondii Nicolle & Manceaux,1908)是猫科动物的肠道球虫,由法国学者Nicolle及Manceaux在刚地梳趾鼠(Ctenodactylus gondii)单核细胞内发现,虫体呈弓形,命名为刚地弓形虫。该虫呈世界性分布,人和许多动物都能感染,引起人畜共患的弓形虫病,尤其在宿主免疫功能低下时,可造成严重后果,属机会致病原虫(opportunistic protozoan)。
形态
弓形虫发育的全过程,可有5种不同形态的阶段:即滋养体、包囊、裂殖体、配子体和卵囊。
滋养体 是指在中间宿主在核细胞内营分裂繁殖的虫体,又称速殖子(tachyzoite)。游离的虫体呈弓形成月芽形,一端较尖,一端钝圆;一边扁平,另一边较膨隆。速殖子长4~7µm,最宽处2~4µm。经姬氏染剂或瑞氏染剂染色后可见胞浆呈蓝色,胞核呈紫红色。核位于虫体中央,在核与尖端之间有染成浅红色的颗粒称副核体。游离虫体能在螺旋式转动。细胞内寄生的虫体呈纺锤形或椭圆形,可以内二芽殖、二分裂及裂体增殖三种方式不断繁殖,一般含数个至十多个虫体。被个被宿主细胞膜包绕的虫体集合体称假包囊(pseudocyst)(图12-5),增殖至一定数目时,
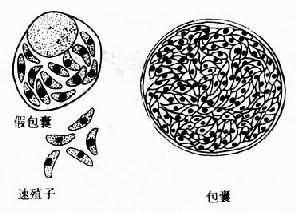
图12-5 弓形虫在人体内寄生的形态
胞膜破裂,速殖子释出,随血流至其它细胞内继续繁殖。电镜下,速殖子表膜由两层组成,外层包绕整个虫体,在侧缘向内凹陷而成胞口样微孔,内层稍厚,在前端、侧端和后端有类锥体(conoid)及极环(polar ring)。类锥体是由一组或几组向上旋曲而中空的弓形线组成。棒状体(rhoptry)8~10条呈球棒状,为腺体样结构,是类锥体向后延伸的部分。胞核位于虫体后半部,核仁位置不定,高尔基体常位于核的前沿凹陷处,呈膜囊样结构;线粒体一至数个;虫体还有发达的粗面内质网、溶酶体和核糖体(图12-6)。当虫体进行内二芽殖分裂时可见到:虫体内细胞器消失,胞核的
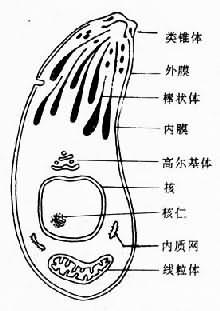
图12-6 弓形虫速殖子模式图
前沿分裂成2个突起物,逐渐伸展形成2个子核,恢复所有细胞器,虫体分裂成2个虫体(图12-7)。
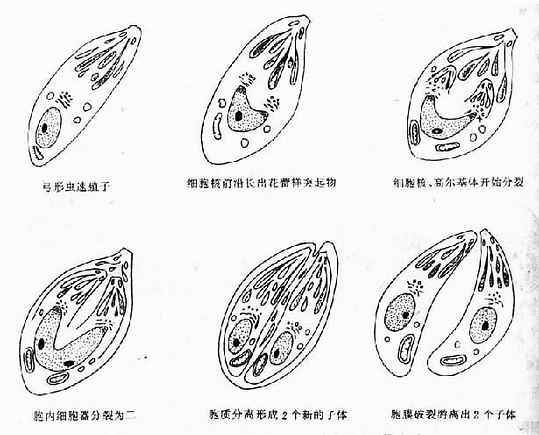
图12-7 弓形虫速殖子内二芽殖分裂过程模式图
包囊圆形或椭圆形,直径自5µm至100µm,具有一层富有弹性的坚韧囊壁。囊内滋养体称缓殖子(bradyzoite)可不断增殖,内含数个至数百个虫体,在一定条件下可破裂,缓殖子重新进入新的细胞形成新的包囊,可长期在组织内生存。
裂殖体 在猫科动物小肠绒毛上皮细胞内发育增殖,成熟的裂殖体为长椭圆形,内含4~29个裂殖子,以10~15个居多,呈扇状排列,裂殖子形如新月状,前尖后钝,较滋养体为小。
配子体 由游离的裂殖子侵入另一个肠上皮细胞发育形成配子母细胞,进而发育为配子体,有雌雄之分。雌配子体呈圆形,成熟后发育为雌配子,其体积可不断增大达10~20µm,核染成深红色,较大,胞质深蓝色;雄配子体量较少,成熟后形成12~32个雄配子,其两端尖细,长约3µm,电镜下可见前端部有2根鞭毛。雌雄配子受精结合发育为合子(zygote),而后发育成卵囊。
卵囊 刚从猫粪排出的卵囊为圆形或椭圆形,大小为10~12µm;具两层光滑透明的囊壁,内充满均匀小颗粒。成熟卵囊含2个孢子囊,每个分别由4个子孢子组成,相互交错在一起,呈新月形。
生活史
弓形生活史包括有性生殖和无性生殖阶段,全过程需两种宿主,在猫科动物体内完成有性世代,同时也进行无性增殖,故猫是弓形虫的终宿主兼中间宿主。在其它动物或人体内只能完成无性生殖,最为中间宿主。有性生殖只限于在猫科动物小肠上皮细胞内进行,称肠内期发育。无性生殖阶段可在肠外其它组织、细胞内进行,称肠外期发育。弓形虫对中间宿主的选择极不严格,除哺乳动物外,鸟类、鱼类和人都可寄生,对寄生组织的选择也无特异亲嗜性,除红细胞外的有核细胞均可寄生(图12-8)。
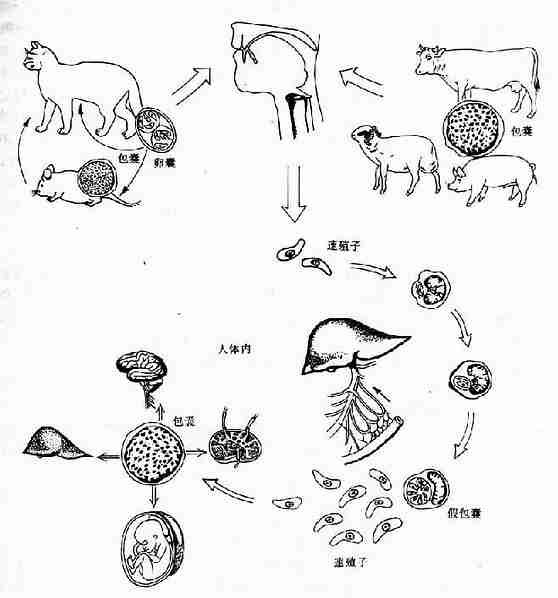
图12-8 刚地弓形虫生活史
1.中间宿主内的发育 当猫粪内的卵囊或动物肉类中的包囊或假包囊被中间宿主如人、羊、猪、牛等吞食后,在肠内逸出子孢子、缓殖子或速殖子,随即侵入肠壁经血或淋巴进入单核吞噬细胞系统寄生,并扩散至全身各器官组织,如脑、淋巴结、肝、心、肺、肌肉等进入细胞内发育繁殖,直至细胞破裂,速殖子重行侵入新的组织、细胞,反复繁殖。在免疫功能正常的机体,部分速殖子侵入宿主细胞后,特别是脑、眼、骨骼肌的虫体繁殖速度减慢,并形成包囊,包囊在宿主体内可存活数月、数年,甚至终身不等。当机体免疫功能低下或长期应用免疫抑制剂时,组织内的包囊可破裂,释出缓殖子,进入血流和其他新的组织细胞继续发育繁殖。包囊亦中间宿主之间或终宿之间互相传播的主要形成。
2.终宿主内的发育 猫或猫科动物捕食动物内脏或肉类组织时,将带有弓形虫包囊或假包囊吞入消化道而感染。此外食入或饮入外界被成熟卵囊污染的食物或水也可得到感染。卵囊内子孢子在小肠腔逸出,主要在回肠部侵入小肠上皮细胞发育繁殖,经3~7天,上皮细胞内的虫体形成多个核的裂殖体,成熟后释出裂殖子,侵入新的肠上皮细胞形成第二、三代裂殖体,经数代增殖后,部分裂殖子发育为配子母细胞,继续发育为雌雄配子体,雌雄配子受精成为合子,最近形成卵囊,破出上皮细胞进入肠腔,随粪便排出体外,在适宜温、湿度环境中经2~4天即发育为具感染性的成熟卵囊,猫吞食不同发育期虫体后排入卵囊的时间不同,通常吞食包囊后约3~10天就能排出卵囊,而吞食假包囊或卵囊后约需20天以上。受染的猫,一般可排出1000万/日卵囊,排囊可持续约10~20天,其间排出卵囊数量的高峰时间为5~8天,是传播的重要阶段,卵囊具双层囊壁,对外界抵抗力较大,对酸、碱、消毒剂均有相当强的抵抗力,在室温可生存3~18个月,猫粪内可存活1年,对干燥和热的抗力较差,80℃1分钟即可杀死,因此加热是防止卵囊传播最有效的方法。
致病
1.致病机制 弓形虫的侵袭作用除与虫体毒力有关外,宿主的免疫状态亦起着重要作用,因此弓形虫病的严重程度取决于寄生虫与宿主相互作用的结果。根据虫株的侵袭力、繁殖速度、包囊形成与否及对宿主的致死率等,刚地弓形虫可分为强毒和弱毒株系,目前国际上公认的强毒株代表为RH株;弱毒代表为Beverley株,极大多数哺乳动物、人及家畜家禽类对弓形虫都是易感中间宿主,易感性则因种而有所差异。
速殖子期是弓形虫的主要致病阶段,以其对宿主细胞的侵袭力和在有核细胞内独特的内二芽殖法增殖破坏宿主细胞。虫体逸出后又重新侵入新的细胞,刺激淋巴细胞、巨噬细胞的浸润,导致组织的急性炎症和坏死。电镜下观察到虫体藉尖端类锥体和极环接触宿主细胞膜,使细胞出现凹陷,虫体借助棒状体分泌一种酶,称穿透增强因子(penetration enhancing factor,PEF)协同虫体旋转运动穿入细胞内发育繁殖。
包囊内缓殖子是引起慢性感染的主要形式,包囊因缓殖子增殖而体积增大,挤压器官,使功能受到障碍。包囊增大到一定程度,可因多种因素而破裂。游离的虫体可刺激机体产生迟发性变态反应,并形成肉芽肿病变,后期的纤维钙化灶多见于脑、眼部等。宿主感染弓形虫后,在正常情况下,可产生有效的保护性免疫,多数无明显症状,当宿主有免疫缺陷或免疫功能低下时才引起弓形虫病,即使在隐性感染,也可导致复发或致死的播散性感染;近几年有报导艾滋病患者因患弓形虫脑炎而致死。
2.临床分类 有先天性和获得性弓形虫病二类。先天性弓形虫病只发生于初孕妇女,经胎盘血流传播。受染胎儿或婴儿多数表现为隐性感染,有的出生后数月甚至数年才出现症状;也可造成孕妇流产、早产、畸胎或死产,尤以早孕期感染,畸胎发生率高。据研究表明,婴儿出生时出现症状或发生畸形者病死率为12%,而存活中80%有精神发育障碍,50%有视力障碍。以脑积水、大脑钙化灶、视网膜脉络膜炎和精神、运动的障碍为先天性弓形虫病典型症侯。此外,可伴有全身性表现,在新生儿期即有发热、皮疹、呕吐、腹泻、黄疸、肝脾肿大、贫血、心肌炎、癫痫等。融合性肺炎是常见的死亡原因。
获得性弓形虫病可因虫体侵袭部位和机体反应性而呈现不同的临床表现。因而无特异症状,须与有关疾病鉴别。患者多数与职业、生活方式、饮食习惯有一定关系。淋巴结肿大是获得性弓形虫病最常见的临床类型,多见于颌下和颈后淋巴结。其次弓形虫常累及脑、眼部,引起中枢神经系统异常表现,在免疫功能低下者,常表现为脑炎、脑膜脑炎、癫痫和精神异常。弓形虫眼病的主要特征以视网膜脉络膜炎为多见,成人表现为视力突然下降,婴幼儿可见手抓眼症,对外界事物反应迟钝,也有出现斜视、虹膜睫状体炎,色素膜炎等,多见双侧性病变,视力障碍外常伴全身反应或多器官病损。
多数隐性感染者,当患有恶性肿瘤,施行器官移植,长期接受免疫抑制剂、放射治疗、细胞毒剂等医源性免疫受损情况下或先天性、后天性免疫缺陷者,如艾滋病患者、孕期妇女等都可使隐性感染状态转为急性重症,使原有病症恶化。据美国疾病控制中心(CDC)报告,在14510例艾滋病患者中并发弓形虫脑炎者有508例,大多在2~8个月内死亡。另有资料表明在81例弓形虫患者中伴有何杰金氏病者32例,淋巴肉瘤9例,白血病15例。
免疫
在免疫功能健全的宿主,细胞免疫在保护性免疫中起主要作用,其中T细胞、巨噬细胞、NK细胞及其它细胞介导的免疫反应尤起主导作用。被致敏的T细胞能释放多种细胞因子,如 γ-干扰素(IFN-γ)、白介素-2(IL-2)等,参与免疫调节,激活巨细胞产生活性氧等从而抑制弓形虫速殖子在细胞内繁殖并杀死虫体。
人或动物受弓形虫感染后能激发特异性抗体。感染早期出现IgM和IgA升高,一月后为高滴度IgG所取代,并维持较长时间,能通过胎盘传至胎儿,但抗感染的免疫保护作用不明显。近有实验研究证明,特异抗体与速殖子结合,在补体参与下可使虫体溶解,或促进速殖子被巨噬细胞吞噬。
弓形虫在正常未被激活的巨噬细胞内寄生时形成纳虫泡,使虫体不能直接与胞内溶酶体结合,更不能有效地触动巨噬细胞产生活性氧,而使虫体能在细胞内发育与增殖,此为弓形虫的一种免疫逃避机制。
实验诊断
(一)病原学检查
具确诊意义
1.涂片染色法 取急性期患者的体液、脑脊液、血液、骨髓、羊水、胸水经离心后,沉淀物作涂片,或采用活组织穿刺物涂片,经姬氏染色后,镜检弓形虫滋养体。此法简便,但阳性率不高易漏检。此外也可切片用免疫酶或荧光染色法,观察特异性反应,可提高虫体的检出率。
2.动物接种分离法 或细胞培养法查找滋养体。采用敏感的实验动物小白鼠,样本接种于腹腔内,一周后剖杀取腹腔液镜检,阴性需盲目传代至少3次;样本亦可接种于离体培养的单层有核细胞。动物接种和细胞培养是目前常用的病原查诊方法。
(二)血清学试验
鉴于弓形虫病原学检查的不足和血清学技术的进展,血清诊断已成为当今广泛应用的诊断手段。方法种类较多,主要有:
1.染色试验(dye test,DT) 为经典的特异血清学方法,采用活滋养体在有致活因子的参与下与样本内特异性抗体作用,使虫体表膜破坏不为着色剂美蓝所染。镜检见虫体不被蓝染者为阳性,虫体多数被蓝染者为阴性。
2.间接血凝试验(IHA) 此法特异、灵敏、简易,适用于流行病学调查及筛查性抗体检测,应用广泛。
3.间接免疫荧光接体试验(IFA) 以整虫为抗原,采用荧光标记的二抗检测特异抗体。此法可测同型及亚型抗体,其中测IgM适用与临床早期诊断。
4.酶联免疫吸附试验(ELISA) 用于检测宿主的特异循环抗体或抗原,已有多种改良法广泛用于早期急性感染和先天性弓形虫病的诊查。
近年来将PCR及DNA探针技术应用于检测弓形虫感染,更具有灵敏、特异、早期诊断的意义。目前也开始试用于临床,限于实验室条件,国内尚不能推广应用。
流行病学
1.流行概况 该病为动物源性疾病,分布于全世界五大洲的各地区,许多哺乳动物(约14种)、鸟类是本病的重要传染源,人群感染也相当普遍。据血清学调查,人群抗体阳性率为25%~50%。我国为5%~20%,多数属隐性感染。国内人体弓形虫病例,自从谢天华(1962)报告江西一侧先天性脑发育不全及脉络膜视网膜炎的临床病例以来,已有数十个也分离出弓形虫病原的病例。家畜的阳性率可达10%~50%,常形成局部爆发流行,严重影响畜牧业发展,亦威胁人类健康。造成广泛流行的原因: ①多种生活史期都具感染性;②中间宿主广,家畜家禽均易感;③可在终宿主与中间宿主之间、中间宿主与中间宿主之间多向交叉传播;④包囊可长期生存在中间宿主组织内;⑤卵囊排放量大,且对外环境抵御力亦强。
2.流行环节
⑴传染源:动物是本病的主要传染源,而猫及猫科动物则为重要传染源。人类只有通过垂直传播即通过胎盘才具意义。
⑵传播途径:有先天性和获得性两种。前者指胎儿在母体经胎盘血而感染;后者主要经口感染,可食入未煮熟的含弓形虫的肉制品、蛋品、奶类而得感染。曾有因喝生羊奶而致急性感染的报告。经损伤的皮肤和粘膜也是一种传染途径,实验室人员需加注意。此外,接触被卵囊污染的土壤、水源亦为重要的途径。国外已有经输血、器官移植而发弓形虫病的报导。节肢动物携带卵囊也具有一定的传播意义。
⑶易感人群:人类对弓形虫普遍易感,尤其是胎儿、婴幼儿、肿瘤和艾滋病患者等。长期应用免疫抑制剂及免疫缺陷者可使隐性感染复燃而出现症状。职业、生活方式、饮食习惯与弓形虫感染率有密切关系。
防治原则
防止弓形虫病流行重在预防。应加强对家畜、家禽和可疑动物的监测和隔离;对肉类加工厂建立必要的检疫制度,加强饮食卫生管理,教育群众不吃生或半生的肉制品,不养猫养动物;定期对孕妇作弓形虫常规检查,以防制先天性弓形虫病的发生。
对急性期患者应及时药物治疗,但至少尚无理想的特效药物。乙胺嘧啶、磺胺类对增殖期弓形虫有抑制生长的作用。常用制剂为复方新诺明(co-trimoxazole),亦可与乙胺嘧啶联合应用提高疗效,对孕妇应忌用,则可用螺旋霉素(spiramycin)毒性小,器官分布浓度高,为目前对孕妇的首选药。疗程中适当配伍用免疫增强剂,可提高宿主的抗虫功能,发挥辅佐作用。
